Läkemedelssvar med eosinofili och systemiska symtom (DRESS), även känt som läkemedelsinducerat överkänslighetssyndrom, är en allvarlig T-cellsmedierad kutan biverkning som kännetecknas av utslag, feber, engagemang av inre organ och systemiska symtom efter långvarig användning av vissa läkemedel.
DRESS förekommer hos ungefär 1 av 1 000 till 1 av 10 000 patienter som får läkemedel, beroende på vilken typ av läkemedel som framkallar läkemedlet. Majoriteten av DRESS-fallen orsakades av fem läkemedel, i fallande incidensordning: allopurinol, vankomycin, lamotrigin, karbamazepin och trimetopridin-sulfametoxazol. Även om DRESS är relativt sällsynt står det för upp till 23 % av hudreaktionerna hos patienter som är inlagda på sjukhus. Prodromala symtom på DRESS (läkemedelssvar med eosinofili och systemiska symtom) inkluderar feber, allmän sjukdomskänsla, halsont, svårigheter att svälja, klåda, sveda i huden eller en kombination av ovanstående. Efter detta stadium utvecklar patienter ofta ett mässlingliknande utslag som börjar på bålen och ansiktet och gradvis sprider sig och så småningom täcker mer än 50 % av huden på kroppen. Ansiktsödem är ett av de karakteristiska egenskaperna hos DRESS och kan förvärra eller leda till nya sneda örsnibbveck, vilket hjälper till att skilja DRESS från okomplicerat mässlingliknande läkemedelsutslag.
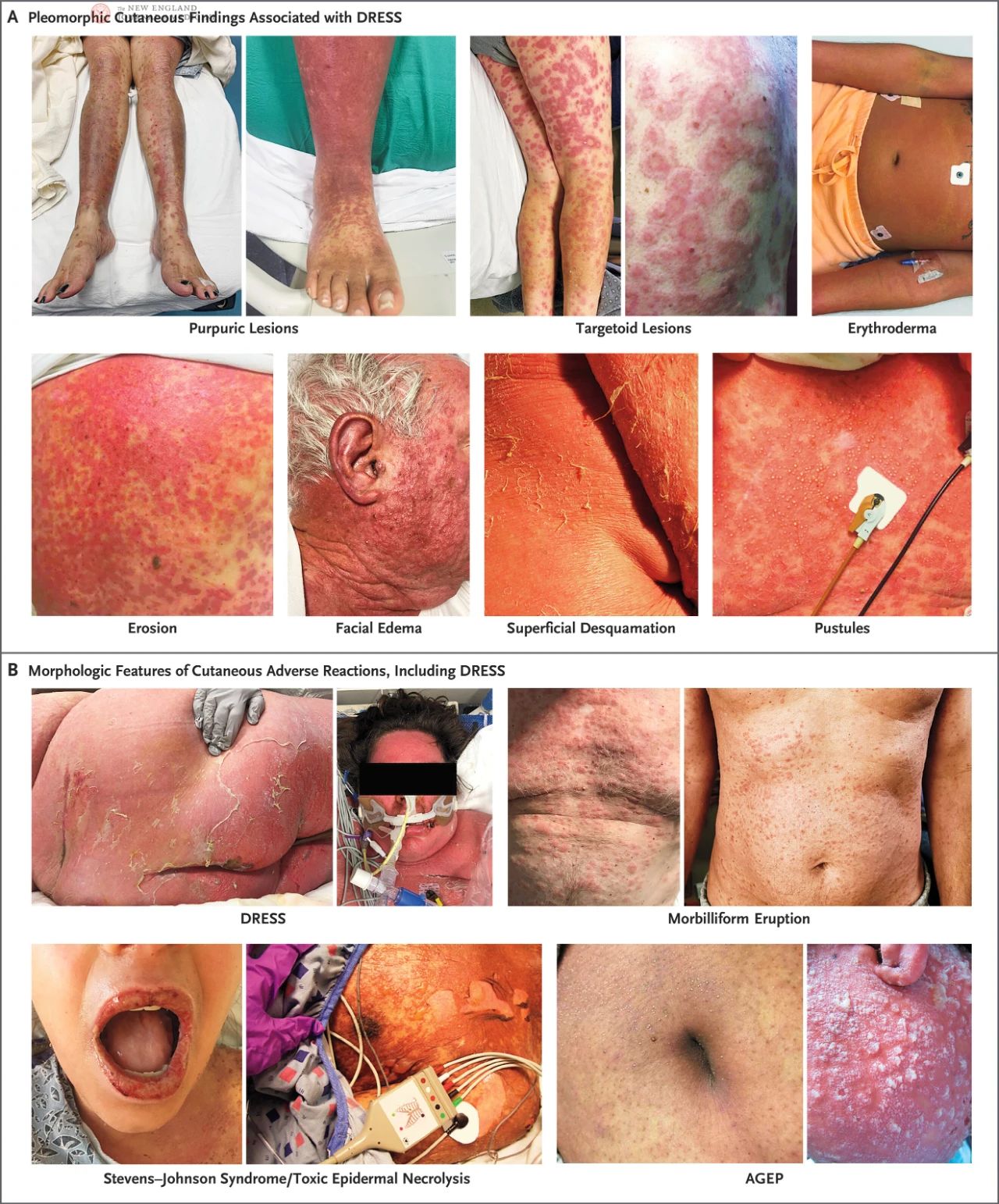
Patienter med DRESS kan uppvisa en mängd olika lesioner, inklusive urtikaria, eksem, lichenoida förändringar, exfoliativ dermatit, erytem, måltavleformade lesioner, purpura, blåsor, pustler eller en kombination av dessa. Flera hudlesioner kan förekomma hos samma patient samtidigt eller förändras allt eftersom sjukdomen fortskrider. Hos patienter med mörkare hud kan tidig erytem vara osynlig, så den behöver undersökas noggrant under goda ljusförhållanden. Pustler är vanliga i ansiktet, på halsen och bröstet.
I en prospektiv, validerad studie av European Registry of Serious Cutaneous Adverse Reactions (RegiSCAR) utvecklade 56 % av DRESS-patienterna mild slemhinneinflammation och erosion, varav 15 % av patienterna hade slemhinneinflammation som involverade flera ställen, oftast orofarynx. I RegiSCAR-studien hade majoriteten av DRESS-patienterna systemisk lymfkörtelförstoring, och hos vissa patienter föregår lymfkörtelförstoringen till och med hudsymtom. Utslagen varar vanligtvis mer än två veckor och har en längre återhämtningsperiod, då ytlig fjällning är det huvudsakliga kännetecknet. Dessutom, även om det är extremt sällsynt, finns det ett litet antal patienter med DRESS som kanske inte åtföljs av utslag eller eosinofili.
Systemiska lesioner av DRESS involverar vanligtvis blod-, lever-, njur-, lung- och hjärtsystemen, men nästan alla organsystem (inklusive det endokrina, gastrointestinala, neurologiska, okulära och reumatiska systemet) kan vara involverade. I RegiSCAR-studien hade 36 procent av patienterna minst ett extrakutant organ involverat, och 56 procent hade två eller flera organ involverade. Atypisk lymfocytos är den vanligaste och tidigaste hematologiska avvikelsen, medan eosinofili vanligtvis uppstår i senare stadier av sjukdomen och kan kvarstå.
Efter huden är levern det vanligast drabbade solida organet. Förhöjda leverenzymnivåer kan uppstå innan utslaget uppträder, vanligtvis i mildare grad, men kan ibland nå upp till 10 gånger den övre gränsen för normalvärde. Den vanligaste typen av leverskada är kolestas, följt av blandad kolestas och hepatocellulär skada. I sällsynta fall kan akut leversvikt vara så allvarlig att en levertransplantation krävs. Vid DRESS med leverdysfunktion är den vanligaste patogena läkemedelsklassen antibiotika. En systematisk granskning analyserade 71 patienter (67 vuxna och 4 barn) med DRES-relaterade njurrelaterade följdsjukdomar. Även om de flesta patienter har samtidig leverskada, uppvisar 1 av 5 patienter endast isolerat njurengagemang. Antibiotika var de vanligaste läkemedlen som var associerade med njurskador hos DRESS-patienter, där vankomycin orsakade 13 procent av njurskadorna, följt av allopurinol och antikonvulsiva medel. Akut njurskada kännetecknades av ökad serumkreatininnivå eller minskad glomerulär filtrationshastighet, och vissa fall åtföljdes av proteinuri, oliguri, hematuri eller alla tre. Dessutom kan det endast förekomma isolerad hematuri eller proteinuri, eller till och med ingen urin alls. 30 % av de drabbade patienterna (21/71) fick njurersättningsterapi, och även om många patienter återfick njurfunktionen var det oklart om det fanns långsiktiga följdsjukdomar. Lungengagemang, kännetecknat av andnöd, torrhosta eller båda, rapporterades hos 32 % av DRESS-patienterna. De vanligaste lungavvikelserna vid bildundersökning inkluderade interstitiell infiltration, akut andnödssyndrom och pleurautgjutning. Komplikationer inkluderar akut interstitiell lunginflammation, lymfocytisk interstitiell lunginflammation och pleurit. Eftersom pulmonell DRESS ofta feldiagnostiseras som lunginflammation kräver diagnosen hög grad av vaksamhet. Nästan alla fall med lungengagemang åtföljs av annan solid organdysfunktion. I en annan systematisk granskning hade upp till 21 % av DRESS-patienterna myokardit. Myokardit kan fördröjas i månader efter att andra symtom på DRESS avtagit, eller till och med kvarstå. Typerna sträcker sig från akut eosinofil myokardit (remission med kortvarig immunsuppressiv behandling) till akut nekrotiserande eosinofil myokardit (mortalitet på mer än 50 % och medianöverlevnad på endast 3 till 4 dagar). Patienter med myokardit uppvisar ofta dyspné, bröstsmärta, takykardi och hypotoni, åtföljda av förhöjda myokardiell enzymnivåer, elektrokardiogramförändringar och ekokardiografiska avvikelser (såsom perikardiell effusion, systolisk dysfunktion, ventrikulär septumhypertrofi och biventrikulär svikt). Hjärtmagnetisk resonanstomografi kan avslöja endometrieskador, men en definitiv diagnos kräver vanligtvis en endometriebiopsi. Lung- och myokardengagemang är mindre vanligt vid DRESS, och minocyklin är ett av de vanligaste inducerande medlen.
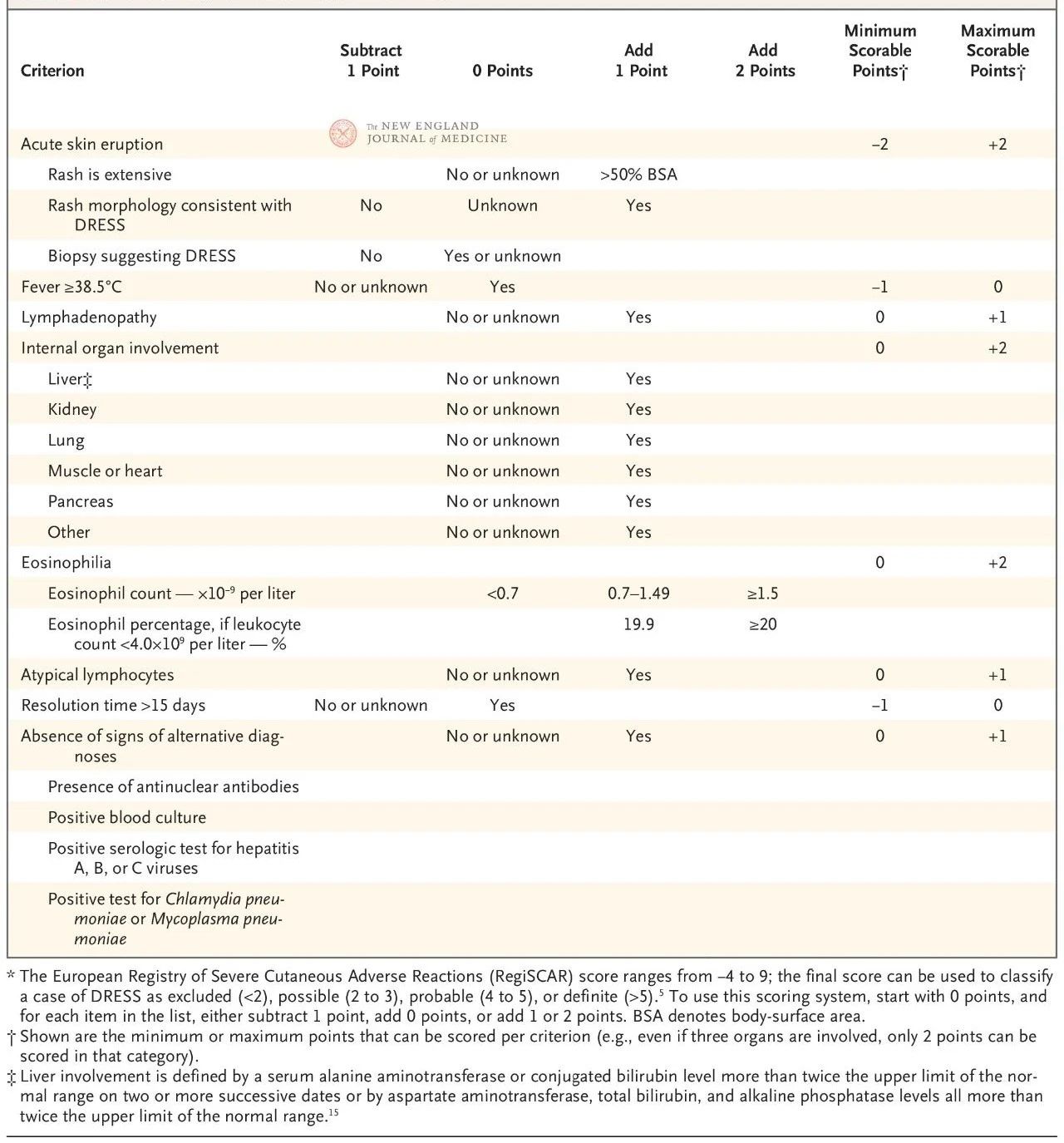
Det europeiska poängsystemet RegiSCAR har validerats och används i stor utsträckning för diagnos av DRESS (tabell 2). Poängsystemet baseras på sju egenskaper: kroppstemperatur över 38,5 °C; förstorade lymfkörtlar på minst två platser; eosinofili; atypisk lymfocytos; utslag (som täcker mer än 50 % av kroppsytan, karakteristiska morfologiska manifestationer eller histologiska fynd som överensstämmer med läkemedelsöverkänslighet); engagemang av extrakutana organ; och förlängd remission (mer än 15 dagar).
Poängen varierar från −4 till 9, och diagnostisk säkerhet kan delas in i fyra nivåer: en poäng under 2 indikerar ingen sjukdom, 2 till 3 indikerar sannolik sjukdom, 4 till 5 indikerar mycket sannolik sjukdom och mer än 5 indikerar en diagnos av DRESS. RegiSCAR-poängen är särskilt användbar för retrospektiv validering av möjliga fall eftersom patienter kanske inte helt uppfyllde alla diagnostiska kriterier tidigt i sjukdomen eller inte har fått en fullständig bedömning i samband med poängen.
DRESS måste särskiljas från andra allvarliga hudbiverkningar, inklusive SJS och relaterade sjukdomar, toxisk epidermal nekrolys (TEN) och akut generaliserad exfolierande impetigo (AGEP) (Figur 1B). Inkubationstiden för DRESS är vanligtvis längre än för andra allvarliga hudbiverkningar. SJS och TEN utvecklas snabbt och försvinner vanligtvis av sig själva inom 3 till 4 veckor, medan DRESS-symtom tenderar att vara mer ihållande. Även om slemhinneengagemang hos DRESS-patienter kan behöva särskiljas från SJS eller TEN, är orala slemhinnelesioner vid DRESS vanligtvis milda och mindre blödande. Markerat hudödem som är karakteristiskt för DRESS kan leda till katatoniska sekundära blåsor och erosion, medan SJS och TEN kännetecknas av helskiktad epidermal exfoliering med lateral spänning, vilket ofta visar positivt Nikolskys tecken. Däremot uppträder AGEP vanligtvis timmar till dagar efter exponering för läkemedlet och försvinner snabbt inom 1 till 2 veckor. Utslagen vid AGEP är böjda och består av generaliserade pustler som inte är begränsade till hårsäckarna, vilket skiljer sig något från egenskaperna hos DRESS.
En prospektiv studie visade att 6,8 % av DRESS-patienterna hade tecken på både Stevens-Johnson-Syndrom, Tenosis Tension (TEN) eller AGEP (agep-syndrom), varav 2,5 % ansågs ha överlappande allvarliga hudbiverkningar. Användningen av RegiSCAR-valideringskriterier hjälper till att korrekt identifiera dessa tillstånd.
Dessutom uppträder vanliga mässlingliknande läkemedelsutslag vanligtvis inom 1 till 2 veckor efter exponering för läkemedlet (återexponering sker snabbare), men till skillnad från DRESS åtföljs dessa utslag vanligtvis inte av förhöjda transaminaser, ökad eosinofili eller förlängd återhämtningstid från symtom. DRESS behöver också särskiljas från andra sjukdomsområden, inklusive hemofagocytisk lymfohistiocytos, vaskulärt immunoblastiskt T-cellslymfom och akut graft-versus-host-sjukdom.
Expertkonsensus eller riktlinjer för DRESS-behandling har inte utvecklats; befintliga behandlingsrekommendationer baseras på observationsdata och expertutlåtanden. Jämförande studier för att vägleda behandlingen saknas också, så behandlingsmetoderna är inte enhetliga.
Tydlig sjukdomsframkallande läkemedelsbehandling
Det första och viktigaste steget i DRESS är att identifiera och avbryta det mest sannolika orsakande läkemedlet. Att utveckla detaljerade läkemedelsdiagram för patienter kan hjälpa till med denna process. Med läkemedelsdiagram kan läkare systematiskt dokumentera alla möjliga sjukdomsframkallande läkemedel och analysera det tidsmässiga sambandet mellan läkemedelsexponering och utslag, eosinofili och organengagemang. Med hjälp av denna information kan läkare sålla ut det läkemedel som mest sannolikt utlöser DRESS och sluta använda det läkemedlet i tid. Dessutom kan läkare också hänvisa till algoritmer som används för att fastställa läkemedelskausalitet för andra allvarliga hudbiverkningar.
Medicinering – glukokortikoider
Systemiska glukokortikoider är det primära sättet att inducera remission av DRESS och behandla återfall. Även om den konventionella startdosen är 0,5 till 1 mg/d/kg per dag (mätt i prednisonekvivalent), saknas kliniska prövningar som utvärderar effekten av kortikosteroider för DRESS, såväl som studier av olika doser och behandlingsregimer. Dosen glukokortikoider bör inte minskas godtyckligt förrän tydliga kliniska förbättringar observeras, såsom minskning av hudutslag, eosinofil peni och återställande av organfunktion. För att minska risken för återfall rekommenderas att dosen glukokortikoider gradvis minskas under 6 till 12 veckor. Om standarddosen inte fungerar kan "chock"-glukokortikoidbehandling, 250 mg dagligen (eller motsvarande) i 3 dagar, övervägas, följt av en gradvis minskning.
För patienter med mild DRESS kan högeffektiva topikala kortikosteroider vara ett effektivt behandlingsalternativ. Till exempel rapporterade Uhara et al. att 10 DRESS-patienter tillfrisknade framgångsrikt utan systemiska glukokortikoider. Eftersom det dock inte är klart vilka patienter som säkert kan undvika systemisk behandling rekommenderas inte utbredd användning av topikala terapier som ett alternativ.
Undvik glukokortikoidbehandling och riktad terapi
För DRESS-patienter, särskilt de som löper hög risk för komplikationer (såsom infektioner) från användning av höga doser kortikosteroider, kan kortikosteroidundvikande behandlingar övervägas. Även om det har rapporterats att intravenöst immunglobulin (IVIG) kan vara effektivt i vissa fall, har en öppen studie visat att behandlingen har en hög risk för biverkningar, särskilt tromboembolism, vilket leder till att många patienter så småningom byter till systemisk glukokortikoidbehandling. Den potentiella effekten av IVIG kan vara relaterad till dess antikroppsclearance-effekt, vilket hjälper till att hämma virusinfektion eller reaktivering av viruset. På grund av de stora doserna av IVIG är det dock kanske det inte är lämpligt för patienter med hjärtsvikt, njursvikt eller leversvikt.
Andra behandlingsalternativ inkluderar mykofenolat, ciklosporin och cyklofosfamid. Genom att hämma T-cellsaktivering blockerar ciklosporin gentranskription av cytokiner såsom interleukin-5, vilket minskar eosinofil rekrytering och läkemedelsspecifik T-cellsaktivering. En studie med fem patienter behandlade med ciklosporin och 21 patienter behandlade med systemiska glukokortikoider visade att användning av ciklosporin var associerad med lägre sjukdomsprogression, förbättrade kliniska och laboratoriemässiga mätningar och kortare sjukhusvistelser. Ciklosporin anses dock för närvarande inte vara förstahandsbehandling för DRESS. Azatioprin och mykofenolat används huvudsakligen för underhållsbehandling snarare än induktionsbehandling.
Monoklonala antikroppar har använts för att behandla DRESS. Dessa inkluderar mepolizumab, ralizumab och benazumab som blockerar interleukin-5 och dess receptoraxel, Januskinashämmare (såsom tofacitinib) och monoklonala anti-CD20-antikroppar (såsom rituximab). Bland dessa terapier anses anti-interleukin-5-läkemedel vara den mer tillgängliga, effektiva och säkra induktionsbehandlingen. Effektmekanismen kan vara relaterad till den tidiga förhöjningen av interleukin-5-nivåer i DRESS, vilket vanligtvis induceras av läkemedelsspecifika T-celler. Interleukin-5 är den huvudsakliga regulatorn av eosinofiler och ansvarar för deras tillväxt, differentiering, rekrytering, aktivering och överlevnad. Anti-interleukin-5-läkemedel används ofta för att behandla patienter som fortfarande har eosinofili eller organdysfunktion efter användning av systemiska glukokortikoider.
Behandlingens varaktighet
Behandlingen av DRESS behöver vara mycket personlig och dynamiskt anpassad efter sjukdomsprogression och behandlingssvar. Patienter med DRESS behöver vanligtvis sjukhusvistelse, och ungefär en fjärdedel av dessa fall kräver intensivvård. Under sjukhusvistelsen utvärderas patientens symtom dagligen, en omfattande fysisk undersökning utförs och laboratorieindikatorer övervakas regelbundet för att bedöma organengagemang och förändringar i eosinofiler.
Efter utskrivning krävs fortfarande en veckovis uppföljningsbedömning för att övervaka förändringar i tillståndet och justera behandlingsplanen i tid. Återfall kan inträffa spontant under minskning av glukokortikoiddosen eller efter remission, och kan visa sig som ett enskilt symptom eller en lokal organskada, så patienterna behöver övervakas långsiktigt och noggrant.
Publiceringstid: 14 december 2024